子宮がん
- 診療科・部門・センターのご案内
- 子宮がん
子宮がんとは
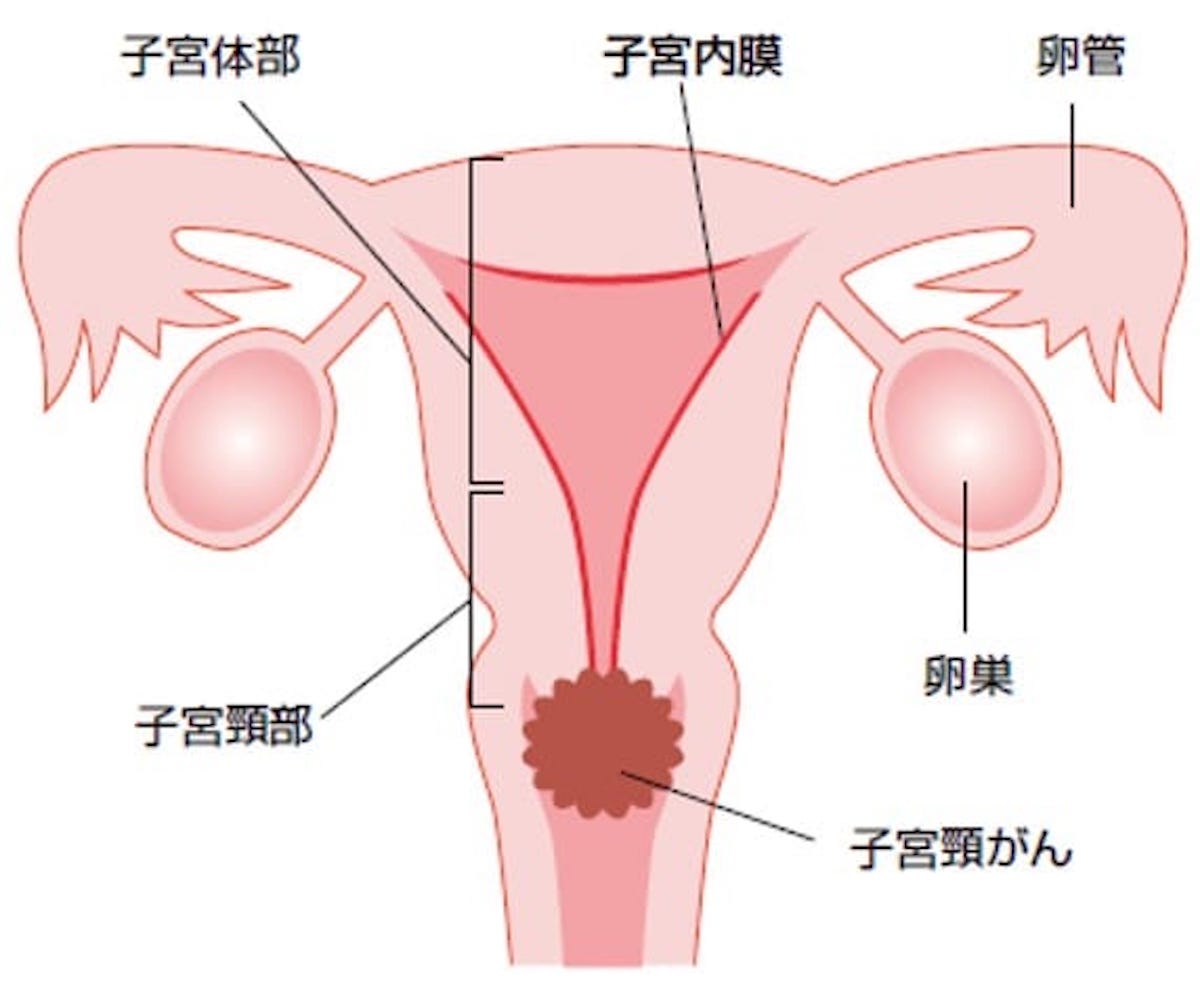
子宮の下の部分を子宮頸部、子宮の上の部分を子宮体部と呼び、それぞれの部位に生じるがんを子宮頸がん、子宮体がんといいます。 子宮頸がんは、以前は発症のピークが40~50歳代でしたが、最近は若い女性にも増えてきて、30歳代後半がピークとなっています。
(出典「公益社団法人 日本産科婦人科学会」
ホームページ)
子宮頸がんになった人のほとんどが、子宮頸部にヒトパピローマウイルス(HPV)というウイルスが感染していることがわかっています。日本人を対象とした調査では、性交経験のある女性の約10%に、子宮頸部に子宮頸がんの高危険群のヒトパピローマウイルスが検出されました。ヒトパピローマウイルスに感染しても、90%の人は2年以内に自分の免疫の力でウイルスが排除されますが、10%の人は感染が長期間持続し、その中でもさらに一部の人にがんの前の段階である異型細胞が増殖します。この感染が持続するグループが、子宮頸がんに進行するといわれています。
病気の発生と進行
子宮頸がんは、がんの前の段階である異形成、子宮頸部の表面だけにがんがある上皮内がん、そして周囲の組織に入り込み(浸潤)始めた浸潤がんに分類されます。
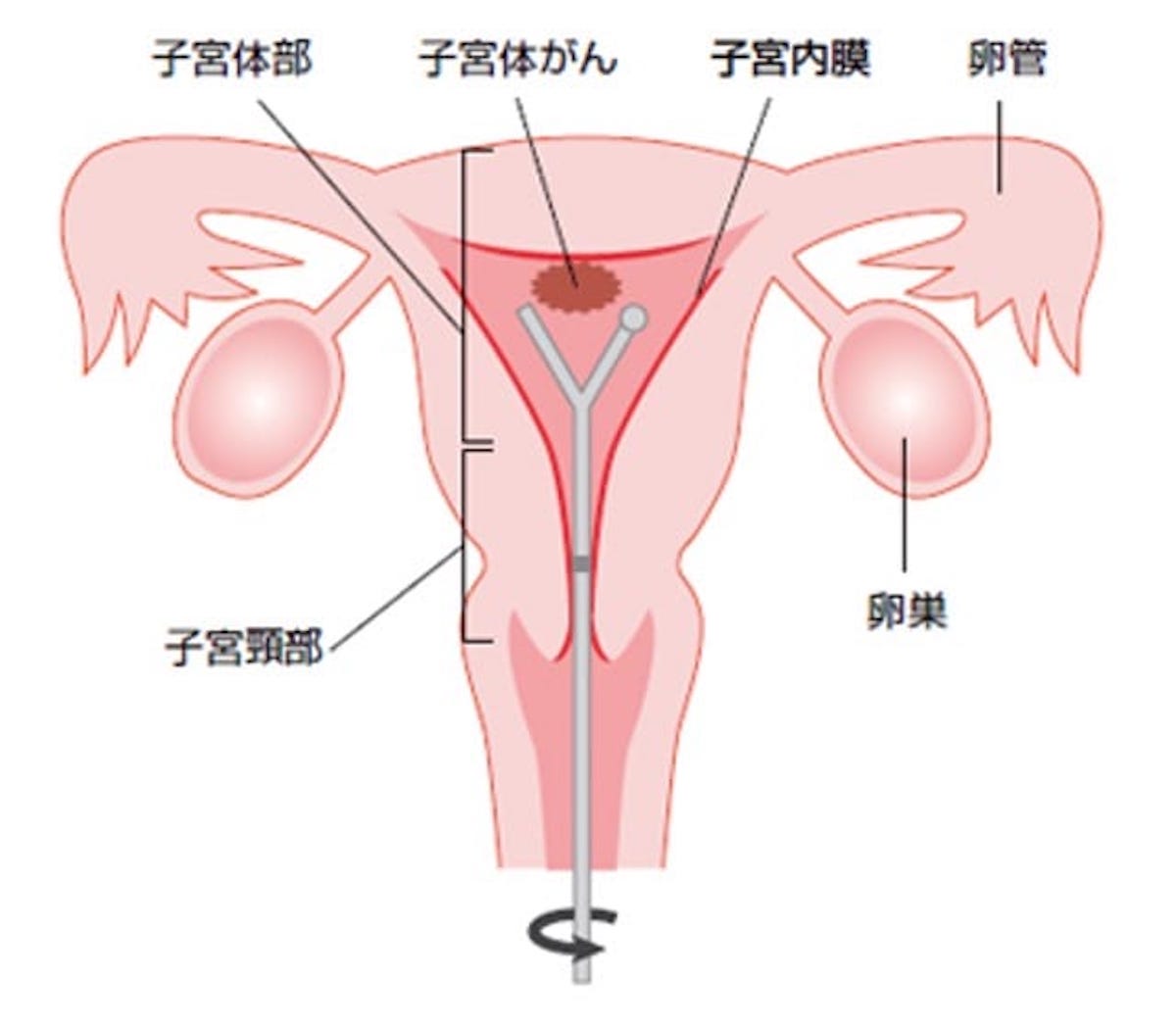
一方、子宮体部の内側には子宮内膜があり、卵巣から分泌される卵胞ホルモンの作用をうけて月経をおこします。子宮体部に発生するがんが子宮体がんで、最近我が国の成人女性に増えてきているがんのひとつです。そのほとんどは子宮内膜から発生し、子宮内膜がんとも呼ばれています。
(出典「公益社団法人 日本産科婦人科学会」
ホームページ)
症状
子宮頸がんは通常、早期にはほとんど自覚症状がありません。進行すると、月経以外の出血(不正出血)、性行為の際の出血、下腹部の痛みなどが現れてきます。
子宮体がんでは、一番多い自覚症状は不正出血です。子宮頸がんに比べ、子宮体がんになる年代は比較的高齢ですから、閉経後あるいは更年期での不正出血がある時には特に注意が必要です。閉経前であっても、月経不順、乳がんを患ったことがあるなどということがあればやはり注意が必要です。
診断
子宮がん検診が重要です
子宮の出口である頸部を綿棒などでこすって細胞を集め、顕微鏡でがん細胞を見つける細胞診検査を行います。この検査を子宮頸がん検診と呼びます。出血などの症状がなくても、20歳を過ぎたら、2年に1回子宮頸がんの検診を受けることが勧められています。
子宮頸がん検診の結果、異形成やがんの疑いが強い場合には、子宮頸部の一部を切り取る検査を行います。これにより異形成や上皮内がん、または進行したがんであるかの診断を行います。もし、子宮頸がんと診断されたら、次に正確な病気の拡がりを、内診、各種画像検査(CT、MRI等)などを用いてリンパ節、他の臓器への転移を検査します。
子宮頸がんの検診と同じで、子宮内膜の検査も外来で可能です。直接、子宮の内部に細い棒状の器具を挿入して細胞を採取して検査する子宮内膜細胞診が一般的です。疑わしいところがあれば、さらにさじ状の器具を使って組織を採取して診断することも行います。ただ、子宮体がんの患者さんは比較的高齢の方が多いので、子宮の中まで器具を挿入することが難しいこともあります。このような場合には超音波検査で子宮内膜の厚さを測って判断することも行われます。子宮体がんになると子宮内膜の厚みが増してくることが多いので、超音波検査は有用な検査のひとつですが、初期のがんを検出できない可能性があります。
治療法
子宮頸がんの治療方法は、手術療法、放射線療法、化学療法(抗がん剤)の3つを単独、もしくは組み合わせて行います。
異形成や上皮内がんと診断され、今後、妊娠・出産の希望がある場合には子宮を残す治療として、子宮頸部のレーザー治療や円錐型に子宮頸部を部分的に切除する手術(子宮頸部円錐切除術)を行います。 子宮を残す希望がなく上皮内がんまでの場合や、がんの入り込みが非常に浅い場合(微小浸潤)には、子宮のみの摘出が計画されます。
がんの子宮頸部の組織中への入り込みが強い場合、既に塊を形成している場合、がんが子宮の周囲に拡がりはじめている場合には、子宮に加えて腟の一部、周辺組織、靭帯(じんたい)、リンパ節を広範囲にわたって摘出する必要があります。卵巣も摘出することがあります。この手術は以前は開腹手術で行われていましたが、現在当院では腹腔鏡手術も行っています。
がんが既に、骨盤内に拡がっている場合、または他の臓器にまで及んでいる場合の治療方法としては、放射線療法単独や、抗がん剤の点滴と組み合わせた放射線治療を行います。またがんが他の臓器に転移している場合や再発した場合には、抗がん剤治療を行うこともあります。
早期発見、早期治療を
子宮頸がんはごく初期のがんであるならば、子宮を残すことが可能なレーザー治療や円錐切除などを行うことが出来、その治療成績も極めて良好です。子宮頸部の組織へ入り込んでいる場合でも、軽度で早期の状態であれば比較的治療成績の良いがんです。子宮頸がん検診で早期発見することが可能であり、早期治療が一番大切な病気といえます。
子宮体がんでは、治療の主体は手術です。病気の進み具合にもよりますが基本的には子宮、卵巣・卵管、(場合によってはリンパ節)を摘出するのが一般的です。以前は開腹手術で行われていましたが、初期の子宮体がんの場合には腹腔鏡手術で行うことも可能です。当院では、腎静脈下までの傍大動脈リンパ節郭清に関しても鏡視下手術を行っています。
手術により再発危険因子がみつかったり、あるいは診断した時点で手術による病巣の完全摘出が困難な場合には、抗がん剤治療(化学療法)や放射線治療などが行われます。若年婦人で子宮を温存し妊孕能を維持して治療することを希望される方には、ホルモン剤を使って治療することも可能です。ただし、ホルモン治療の適応となるのは、初期の子宮体がんで、しかも一部のタイプのものに限られるので注意が必要です。
解説
産婦人科 科長 倉澤 健太郎
-
休診日
土曜、
日曜、国民の祝日、
年末年始(12月29日〜
1月3日)
されるページ
PAGE
TOP












